首都医科大学宣武医院副院长卢洁教授:AI在脑脱(2)
这是NMOSD间脑和大脑损害的MRI改变,通常为丘脑及下丘脑损伤,广泛的皮质下白质损害及强化;E是沿胼胝体长轴的线样损害,F是沿大脑脚、桥脑皮质脊髓束纵向损害,以及急性室管膜周大脑白质损害及强化的改变。
首都医科大学宣武医院副院长卢洁教授作为本次大会的嘉宾,以《脑脱髓鞘病MRI成像的人工智能应用研究》为题发表了演讲。
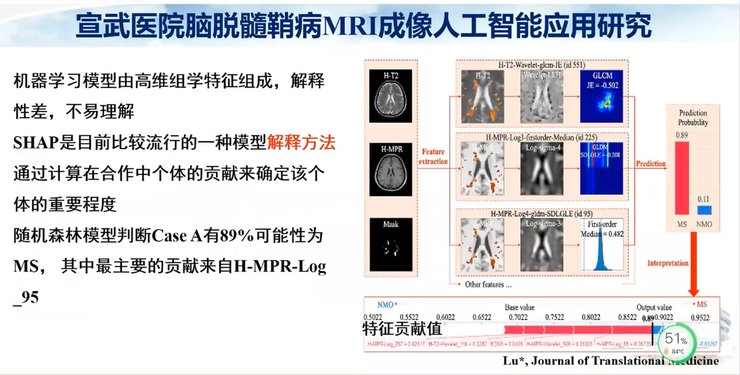
最终筛选出9个组学特征与5个临床特征纳入模型,其鉴别效能较高。
并且对比了神经影像医生阅片诊断和影像组学模型诊断的正确率。医生的鉴别结果准确率为0.709,敏感性为0.615,特异性为0.750。机器学习模型鉴别结果的准确率、敏感性、特异性都有明显提高,优于医生肉眼鉴别的结果。
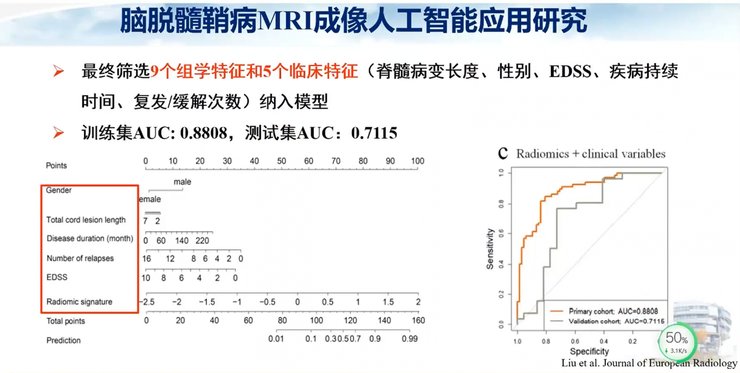
最终筛选出11个组学特征和4个临床特征,可以看到训练集AUC和测试集AUC是比较接近的。
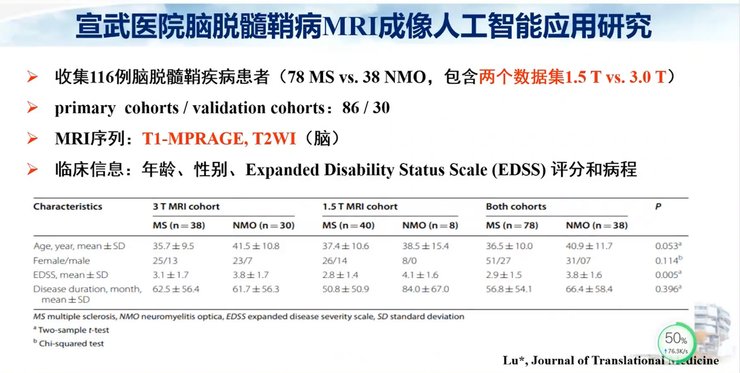
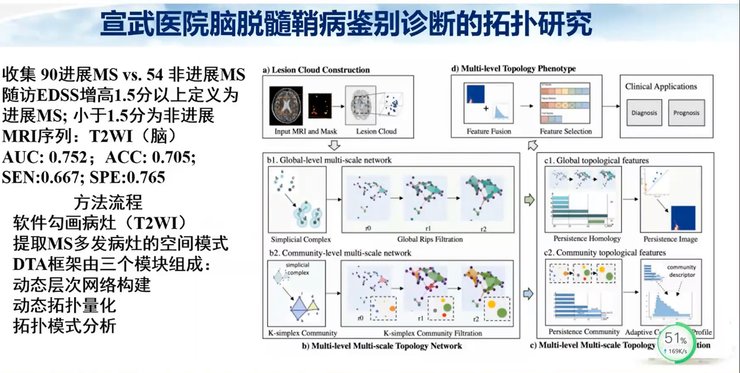
和既往的研究报道相比,磁共振预测模型同样显示了更高的AUC,达到了0.752,准确性、特异性也较高。

大家好,今天向大家汇报的主题是脑脱髓鞘病磁共振成像的人工智能应用。
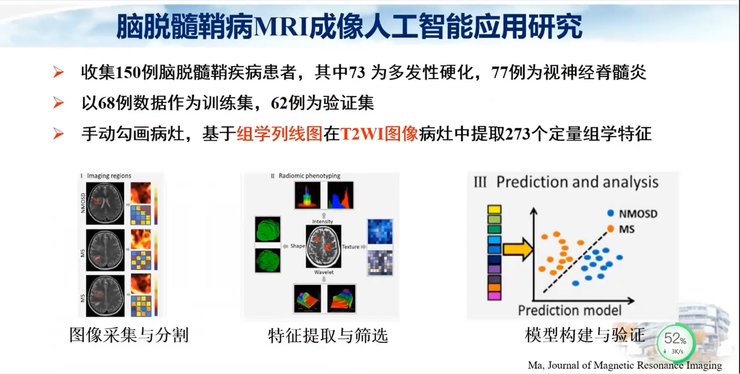
我们对97例脱髓鞘病例的T2WI数据进行了分析,其中66例MS,31例NMO。这部分数据的结果我们目前还没有发表。具体通过软件勾画病灶,提取MS多发病灶的空间模式。整个DTA的框架是由三个模块组成的,动态层次网络构建、动态拓扑量化以及拓扑模式分析。
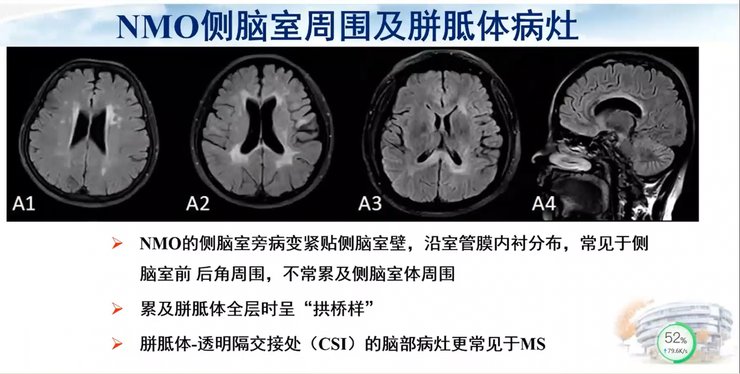
这是NMO的侧脑室周围及胼胝体病灶,侧脑室旁病变紧贴着侧脑室壁,沿管膜内衬分布,常见于侧脑室前后脚周围,不常累及侧脑室体周围。当累及胼胝体全层时,病灶呈现“拱桥样”改变,而胼胝体-透明隔交界处(CSI)的脑部病灶则更常见于MS。
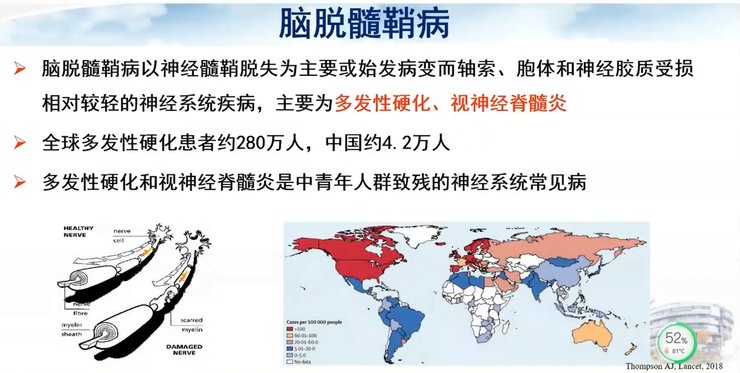
脑脱髓鞘病是以神经髓鞘脱失为主要或始发病变,随后出现轴索、胞体和神经胶质受损的神经免疫疾病,主要包括多发性硬化(MS)和视神经脊髓炎(NMO)。


全球约有280万多发性硬化患者,中国约有4.2万例,这也是中青年人群致残的神经系统常见疾病。
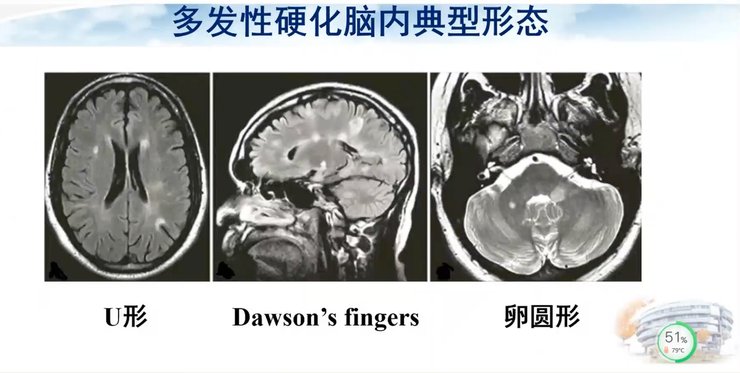
典型表现为u形纤维病灶、Dawson手指征以及卵圆形的病灶形态。
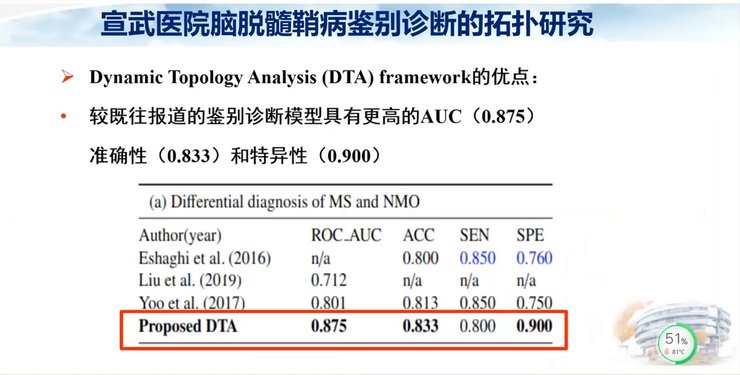
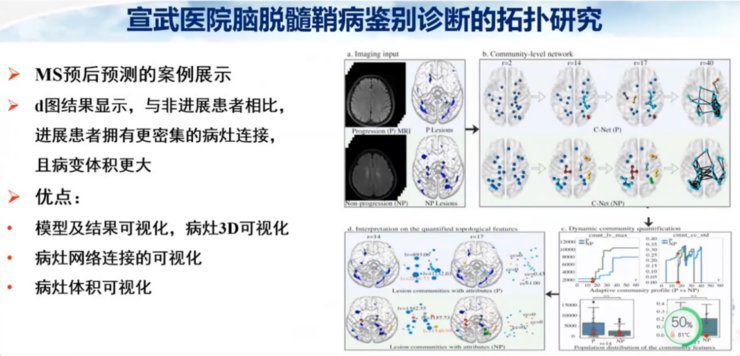
我们看到鉴别诊断的拓扑研究结果,与MS患者脑内病灶比较,NMO患者的病灶连接更加紧密,而且病灶的体积更大。拓扑研究具有很多优点,模型和结果可视化、病灶网络连接可视化、病灶体积可视化。
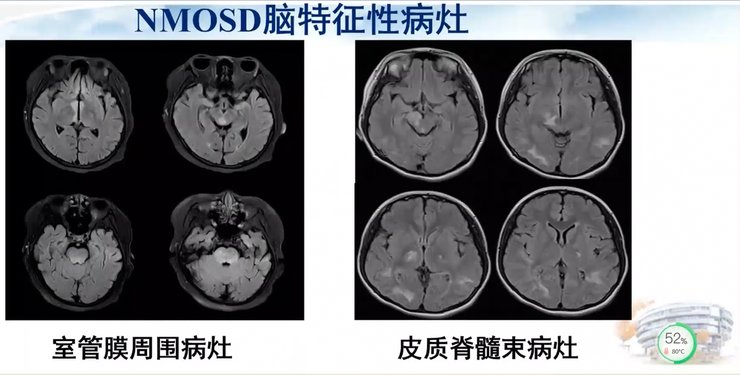
NMOSD的特征性病灶为室管膜周围病灶以及皮质脊髓束病灶。
影像组学是在大数据和人工智能的背景下产生的精准影像分析技术,能挖掘肉眼无法识别的高维定量特征。运用高级数学模型算法转化为具有高分辨率可重复、低冗余可挖掘的高维数据,对特征进行量化分析,从而深入探讨图像中包含的潜在信息。
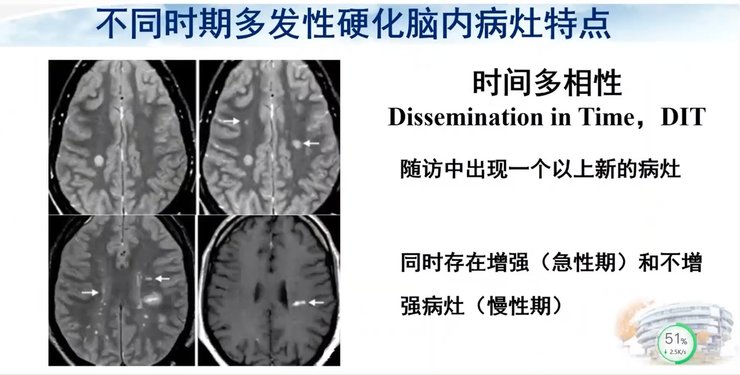
不同时期的病灶特点也不相同,在时间上呈现多相性。如果对病人进行临床随访,可能会发现患者出现新发病灶,且病灶往往在一个以上,同时存在强化病灶与不强化病灶,也就是说既有急性期病灶也有慢性期病灶。
通过磁共振纵向随访研究发现,慢性病灶具有融合的趋势,而且临床的残疾程度会逐渐增加。所以我们提出假设随着疾病的进展,病灶的拓扑性质发生改变;反之,病灶拓扑结构变化也具有潜在的预测作用。
MS与NMOSD的鉴别诊断十分具有挑战性,根据既往文献的报道,大约30%的MS患者在疾病早期会被误诊为NMOSD。这两种疾病的临床症候比较相似,实验室检查结果也有部分重叠,因此确诊周期较长,大约12%的患者需要至少6年时间才能确诊。对基层医院的医生与低年资医生来说,这两种疾病的诊断更具有挑战性。
其病理性的特征改变是脑白质多发性脱髓鞘斑块伴反应性胶质增生和轴索损伤。疾病早期主要表现为髓鞘崩解与脱失和小胶质细胞激活,轴索相对完好。病变晚期则表现为轴突崩解、神经细胞减少并形成神经胶质的硬化斑。
文章来源:《中国医学影像技术》 网址: http://www.zgyxyxjszz.cn/zonghexinwen/2022/1021/952.html
上一篇:中山医院牵头,国内首个跨区域跨机构跨门类的
下一篇:哪些医学杂志属于国家级的刊物